阴茎骨折

一、阴茎骨折概述
阴茎骨折(Penile Fracture)是泌尿科和急诊医学中一种相对少见但极其紧急的损伤状况,医学专业术语称为「阴茎海绵体白膜破裂」。尽管名称中含有「骨折」二字,但实际上阴茎并无真正的骨骼结构,这一术语形象地描述了阴茎内部结构断裂的严重程度。
1.1 解剖学基础
要理解阴茎骨折的本质,首先需要了解阴茎的解剖结构。阴茎主要由三个柱状海绵体组成:
- 两条阴茎海绵体(Corpora cavernosa):位于阴茎背侧,是勃起的主要组织
- 一条尿道海绵体(Corpus spongiosum):位于腹侧,内含尿道
这些海绵体外部包裹着一层坚韧的纤维膜,称为白膜(Tunica albuginea)。白膜在勃起状态下会变得薄而紧张,厚度仅约2mm。当阴茎勃起时,海绵体内充满血液,白膜承受巨大压力,此时若遭受外力,极易发生破裂。
1.2 流行病学特征
阴茎骨折的发生率因地区和文化差异而有所不同:
- 全球范围内约占泌尿生殖系统损伤的10-20%
- 中东地区报告的发生率较高,可能与某些传统性行为方式有关
- 好发年龄为20-40岁的性活跃男性
- 夜间发生率较高(约占60%),可能与夜间性活动及酒精消费有关
- 左侧阴茎海绵体更易受伤(约70%),可能与大多数人为右利手有关
1.3 发病机制
阴茎骨折通常发生在勃起状态下,主要机制包括:
性交相关损伤(最常见,约占60%)
- 性交过程中阴茎滑出阴道外撞击耻骨或会阴
- 非常规性姿势导致异常弯曲
- 性伴侣在上位时突然改变姿势

自慰相关损伤(约占20%)
- 过度用力弯折勃起的阴茎
- 使用不当的自慰技巧或工具
创伤性损伤(约占10%)
- 直接撞击(如运动伤害、车祸)
- 坠落时撞击勃起的阴茎
- 故意伤害(如咬伤、利器伤)
非创伤性原因(罕见)
- 自发性破裂(极少数病例报告)
- 某些结缔组织疾病导致白膜脆弱
值得注意的是,约30%的病例中患者会描述在受伤时听到「啪」的断裂声,这被认为是白膜破裂的特征性表现。

二、临床表现与诊断
2.1 典型症状
阴茎骨折的临床表现通常非常明显,患者往往能准确回忆受伤瞬间:
急性疼痛:
- 受伤瞬间出现剧烈疼痛,常描述为「撕裂样」或「爆裂样」痛
- 疼痛程度足以导致立即停止性活动
- 疼痛部位通常局限于破裂处
肿胀与变形:
- 迅速出现局部肿胀,通常在30分钟内明显
- 阴茎可能呈现异常弯曲或「茄子样」变形
- 若延误治疗,24小时内可出现广泛性水肿和瘀斑
听觉特征:
- 约1/3患者报告受伤时听到清晰的「啪」声或「爆裂」声
- 这一声音被认为是白膜撕裂的特异性表现
勃起消退:
- 受伤后勃起通常迅速消退
- 部分患者可能因疼痛和焦虑持续部分勃起

排尿症状:
- 约20-30%患者出现排尿困难或血尿
- 提示可能合并尿道损伤
皮肤改变:
- 初期可能出现局部凹陷(破裂处)
- 随后发展为「茄子样」外观(肿胀、青紫)
- 皮肤瘀斑可能延伸至阴囊和会阴部
2.2 伴随损伤
阴茎骨折可能合并其他结构损伤,需要仔细评估:
尿道损伤:
- 发生率约10-20%
- 表现为血尿、排尿困难或尿潴留
- 严重者可出现尿外渗
血管损伤:
- 海绵体动脉撕裂可导致持续出血
- 静脉损伤加重肿胀

神经损伤:
- 可能导致局部感觉异常
- 长期可能影响勃起功能
2.3 诊断方法
阴茎骨折的诊断主要基于病史和体格检查,影像学检查用于确认诊断和评估损伤范围:
病史采集:
- 明确的外伤史(勃起状态下)
- 特征性症状(爆裂声、剧痛、迅速肿胀)
体格检查:
- 视诊:阴茎肿胀、变形、瘀斑
- 触诊:压痛、局部凹陷、捻发音(罕见)
- 会阴和阴囊检查:评估血肿范围
- 尿道口检查:观察是否有血性分泌物
影像学检查:
- 超声检查:
- 首选检查方法,敏感性达80-90%
- 可显示白膜中断、血肿范围
- 多普勒超声可评估血管状况
- MRI:
- 金标准,敏感性接近100%
- 清晰显示白膜破裂位置和程度
- 评估伴随损伤(尿道、血管)
- 但费用高且耗时,通常用于复杂病例
- 逆行尿道造影:
- 怀疑尿道损伤时进行
- 通过导管注入造影剂观察有无外渗

尿液分析:
- 检测血尿,提示可能尿道损伤
- 必要时进行尿培养
2.4 鉴别诊断
阴茎骨折需要与以下情况区分:
阴茎背静脉破裂:
- 症状较轻,无白膜破裂
- 无特征性爆裂声
- 影像学检查可鉴别
阴茎淋巴管炎:
- 无明确外伤史
- 肿胀进展较慢
- 疼痛程度较轻
特发性阴茎水肿:
- 无外伤史
- 通常无疼痛
- 双侧对称性肿胀
Peyronie病急性发作:
- 无急性外伤史
- 可能有既往阴茎弯曲病史
- 疼痛程度较轻
阴茎皮下血肿:
- 仅皮肤和皮下组织损伤
- 白膜完整
- 无阴茎变形

三、治疗方法
阴茎骨折属于泌尿外科急症,需要及时干预以获得最佳功能恢复。治疗方案的选择取决于损伤严重程度、有无合并伤及就诊时间。
3.1 紧急处理
在转运至医疗机构前可采取以下措施:
- 立即停止性活动:防止进一步损伤
- 局部冷敷:用干净毛巾包裹冰袋敷于患处,每次15-20分钟,间隔1小时
- 减轻肿胀和疼痛
- 避免直接皮肤接触冰块
- 简易固定:用柔软敷料轻轻包扎,将阴茎朝向腹部固定
- 止痛:可口服非甾体抗炎药(如布洛芬)
- 避免排尿:怀疑尿道损伤时应暂缓排尿

3.2 保守治疗
保守治疗仅适用于极少数特殊情况:
适应症:
- 极小的白膜裂伤(<0.5cm)
- 无尿道或血管损伤
- 患者拒绝手术
- 医疗条件限制无法手术
治疗措施:
- 严格卧床休息
- 局部加压包扎
- 冰敷48小时后改热敷
- 镇痛药物
- 预防性抗生素
- 避免勃起(可使用雌激素一周)
局限性:
- 愈合时间长(4-6周)
- 并发症风险高(30-50%)
- 勃起功能障碍
- 阴茎弯曲
- 痛性勃起
- 纤维化
- 动静脉瘘
- 可能需二次手术

由于保守治疗效果不佳,目前主流观点推荐早期手术修复。
3.3 手术治疗
手术修复是阴茎骨折的标准治疗方法,理想手术时机为受伤后24-48小时内。
手术适应症:
- 确诊的白膜破裂
- 合并尿道损伤
- 持续出血
- 进行性血肿扩大
- 排尿困难
手术目标:
- 清除血肿
- 修复白膜缺损
- 止血
- 必要时修复尿道
- 最大限度保留功能
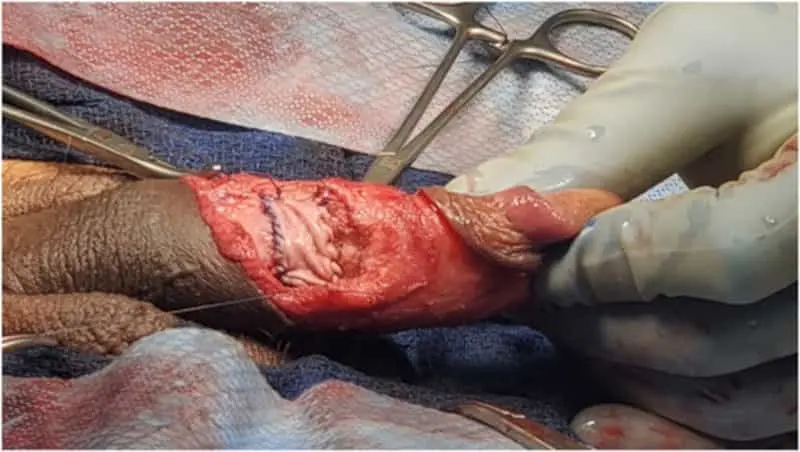
手术步骤:
- 麻醉:通常采用脊髓麻醉或全身麻醉
- 切口选择:
- 冠状沟环形切口(最常用)
- 直接裂伤处切口
- 阴茎中线纵切口

暴露损伤部位:
- 翻转阴茎皮肤
- 清除血肿
- 辨识白膜破裂处
修复白膜:
- 使用可吸收缝线(如3-0或4-0 PDS)间断缝合
- 边缘外翻以减少内翻刺激
- 大缺损可用筋膜补片
尿道修复(如需要):
- 放置尿管支架
- 分层缝合尿道
止血与引流:
- 电凝止血
- 必要时放置细引流管
关闭切口:
- 分层缝合
- 加压包扎

术后处理:
- 留置导尿管2-7天(视尿道损伤情况)
- 加压包扎维持48-72小时
- 预防性抗生素5-7天
- 抑制勃起治疗(雌激素或苯二氮卓类)1-2周
- 镇痛治疗
- 定期伤口护理
手术并发症:
- 早期:
- 感染(2-5%)
- 出血/血肿
- 伤口裂开
- 尿潴留
- 晚期:
- 勃起功能障碍(5-10%)
- 阴茎弯曲(3-8%)
- 尿道狭窄(合并尿道损伤时10-15%)
- 感觉异常
- 痛性结节

3.4 合并尿道损伤的处理
约10-20%的阴茎骨折合并尿道损伤,需要特殊处理:
诊断线索:
- 尿道口滴血
- 排尿困难或尿潴留
- 逆行尿道造影确认
处理原则:
- 立即放置耻骨上膀胱造瘘(避免经尿道操作)
- 一期修复尿道(如条件允许)
- 完全断裂:端端吻合
- 部分裂伤:间断缝合
- 留置尿管支架2-3周
- 术后定期尿道扩张预防狭窄
3.5 延迟就诊的处理
部分患者可能因羞耻或误诊而延迟就医(>48小时):
处理策略:
- 72小时内:仍可考虑手术修复
- 超过72小时:
- 控制感染
- 待急性炎症消退后(4-6周)二期修复
- 可能需更复杂的重建手术
延迟治疗的风险:
- 感染风险增加
- 纤维化严重
- 功能恢复差
- 美观问题更明显

四、预后与并发症
4.1 预后因素
阴茎骨折的预后取决于多种因素:
就诊和治疗时间:
- 24小时内手术者预后最佳
- 延迟治疗增加并发症风险
损伤程度:
- 单纯白膜破裂预后较好
- 合并尿道或血管损伤预后较差
治疗方式:
- 手术修复功能恢复明显优于保守治疗
- 技术熟练度影响手术效果
患者因素:
- 年龄(年轻患者恢复较好)
- 有无基础疾病(如糖尿病影响愈合)
- 术后依从性(避免早期性活动)

4.2 常见并发症
即使经过适当治疗,阴茎骨折仍可能出现以下并发症:
- 早期并发症(术后1月内):
- 伤口感染(2-5%)
- 出血/血肿(3-8%)
- 尿潴留(5-10%)
- 皮肤坏死(罕见)
晚期并发症:
- 勃起功能障碍(5-15%):
- 心理性(疼痛记忆、焦虑)
- 器质性(神经血管损伤、纤维化)
- 阴茎弯曲(10-20%):
- 白膜修复不平整
- 瘢痕挛缩
- 严重者影响性交
- 痛性勃起(5-10%):
- 勃起时局部疼痛
- 可能持续数月
- 尿道狭窄(合并尿道损伤时10-20%):
- 需定期扩张
- 严重者需手术重建
- 感觉异常(10-15%):
- 局部麻木或过敏
- 通常6-12个月改善
- 美观问题:
- 皮肤疤痕
- 阴茎变形
- 色素沉着
心理影响:
- 性焦虑或恐惧
- 自尊心受损
- 伴侣关系紧张

4.3 长期随访
所有阴茎骨折患者应接受长期随访:
随访时间表:
- 术后1周:伤口检查
- 术后1月:功能评估
- 术后3月:全面评估(包括勃起功能)
- 术后6月-1年:最终效果评估
随访内容:
- 伤口愈合情况
- 排尿状况
- 勃起功能评估(可采用IIEF问卷)
- 阴茎形态检查
- 必要时超声或MRI检查
功能恢复统计:
- 即时手术修复者:
- 85-90%完全恢复正常功能
- 95%对结果满意
- 保守治疗者:
- 仅50-60%恢复满意
- 并发症率高达40-50%

4.4 性功能恢复
性功能恢复是患者最关心的问题:
恢复时间:
- 通常建议术后6-8周开始渐进性活动
- 完全恢复需3-6个月
常见问题:
- 初期勃起疼痛(通常2-3月内缓解)
- 勃起角度改变
- 射精感觉变化
促进恢复的措施:
- 循序渐进的性尝试
- 心理支持(必要时咨询性治疗师)
- PDE5抑制剂(如西地那非)可能有助于改善勃起功能
- 避免过早剧烈性活动

五、预防措施
预防阴茎骨折关键在于提高风险意识和采取适当保护措施:
5.1 高风险情境认知
了解最易导致阴茎骨折的情况:
性行为相关:
- 女上位姿势(尤其突然改变体位)
- 阴茎滑出后用力重新插入
- 非传统性交姿势(如极度弯曲)
- 酒后性行为(感觉迟钝,力度控制差)
自慰相关:
- 过度用力弯折勃起的阴茎
- 使用非设计用于此目的的工具
- 「自慰骨折」多发生在青少年尝试抑制勃起时
其他情境:
- 翻转包皮时用力过度
- 夜间勃起时翻身压迫
- 运动中意外撞击(如骑车、健身)

5.2 实用预防策略
性行为安全:
- 避免在极度勃起时粗暴性交
- 改变体位时动作轻柔
- 如阴茎滑出,先软化后再重新插入
- 使用足够润滑减少摩擦
自慰安全:
- 避免过度弯折勃起的阴茎
- 不使用可能造成损伤的工具
- 不尝试「抑制勃起」的危险方法
生活调整:
- 酒后避免性活动
- 夜间勃起频繁者可咨询医生
- 运动时注意防护(如骑车穿护裆)
健康教育:
- 提高男性对阴茎结构脆弱性的认识
- 消除「阴茎有骨头」的误解
- 了解勃起状态下的特殊风险
5.3 高危人群特别建议

以下人群应格外注意预防:
Peyronie病患者:
- 已有白膜纤维化
- 勃起时不规则,更易损伤
结缔组织疾病患者:
- 如Ehlers-Danlos综合征
- 白膜强度可能受影响
老年人:
- 白膜弹性降低
- 愈合能力减退
有阴茎外伤史者:
- 既往损伤可能导致结构薄弱
5.4 紧急情况识别
教育男性识别需要立即就医的征兆:
勃起状态下阴茎受外力后:
- 听到「啪」的断裂声
- 立即剧烈疼痛
- 迅速肿胀变形
伴随以下情况需特别警惕:
- 尿道出血
- 排尿困难
- 持续勃起超过4小时
强调:阴茎骨折是急症,延误治疗将严重影响预后,应克服羞耻感立即就医。

六、特殊考量
6.1 文化与心理因素
阴茎骨折的处理需考虑独特的心理社会层面:
就医障碍:
- 羞耻和尴尬导致就诊延迟(平均延迟12-24小时)
- 部分患者尝试自我治疗
- 文化禁忌影响病史陈述准确性
医患沟通技巧:
- 创造安全、非评判性的就诊环境
- 使用专业但易懂的语言解释病情
- 尊重患者隐私(单独问诊、适当遮盖)
心理支持:
- 处理急性应激反应
- 预防创伤后性功能障碍
- 必要时转介心理咨询

伴侣参与:
- 许多案例发生于性交过程中
- 伴侣可能同样经历心理创伤
- 共同咨询有助于关系恢复
6.2 法律与伦理问题
阴茎骨折可能涉及特殊法律考量:
病历记录:
- 准确、客观记录受伤机制
- 注意保护患者隐私
- 必要时拍摄医疗照片(需获同意)
家暴与性侵:
- 警惕非意外伤害可能性
- 依法报告可疑案例

医疗纠纷风险:
- 充分告知治疗选择和风险
- 详细记录知情同意过程
- 术前充分讨论美观和功能预后
6.3 研究进展与新疗法
阴茎骨折治疗领域的最新发展:
手术技术改良:
- 微创技术应用
- 新型缝合材料(更细的可吸收缝线)
- 白膜修复的解剖学研究

组织工程应用:
- 实验阶段的白膜替代材料
- 生长因子促进愈合
功能评估标准化:
- 验证的问卷工具(如IIEF)
- 超声血流参数标准
预防研究:
- 高风险性行为模式识别
- 公众教育效果评估
6.4 常见误区澄清
「阴茎有骨头才会骨折」
错误。阴茎骨折是白膜破裂的形象说法,阴茎本身无骨。
「不痛就不是骨折」:
错误。极少数神经损伤患者可能痛觉不明显,但属例外。
「可以自愈不需就医」:
危险。自愈风险高并发症,应专业评估。
「手术会影响性功能」:
相反。及时手术最能保护功能,拖延更危险。
「只有性交会导致骨折」:
错误。多种机制可能导致,包括自慰、外伤等。
「一次骨折后不会再发生」:
错误。愈合后仍可能再次损伤,需持续预防。

结语
阴茎骨折虽然不常见,但却是男性生殖系统的严重急症。关键在于:
- 提高认识:了解风险因素和预防措施
- 消除羞耻:出现症状立即专业就医
- 首选手术:早期修复获得最佳预后
- 全面康复:关注生理和心理双重恢复
通过正确的预防、及时的诊断和适当的治疗,绝大多数患者可以完全恢复正常功能。医疗专业人员应提供专业且富有同理心的照护,帮助患者度过这一挑战性经历。
延伸阅读:








