Aspirina: una nueva esperanza en la lucha contra el cáncer de páncreas

Tabla de contenido
Se utiliza comúnmente para tratar dolores de cabeza.aspirinaLos científicos han descubierto que la aspirina puede ayudar a defenderse de uno de los cánceres más mortales.cáncer de páncreas¿
Los hallazgos se publicaron en la revista médica *Gut* en 2025. Este estudio analizó datos de más de 120.000 pacientes diabéticos y descubrió que el uso a largo plazo...aspirinaSe asoció con una reducción del riesgo de cáncer de páncreas por 42%, una reducción de la mortalidad relacionada con el cáncer por 57% y una reducción de la mortalidad general por 22%. Este descubrimiento revolucionario no solo revela los múltiples potenciales farmacológicos de la aspirina, sino que también abre nuevas vías para las estrategias de prevención del cáncer de páncreas.
| Indicadores de evaluación | Cambios de riesgo | Fuerza de correlación |
|---|---|---|
| Riesgo de desarrollar cáncer de páncreas | reducir | 42% |
| Mortalidad relacionada con el cáncer | rechazar | 57% |
| Tasa de mortalidad general | reducir | 22% |

El cáncer de páncreas se conoce como el "asesino silencioso" porque sus síntomas iniciales suelen ser sutiles y la mayoría de los pacientes son diagnosticados en una etapa avanzada, con una tasa de supervivencia a cinco años de tan solo 101 TP3T. Mientras tanto, la relación entre la diabetes y el cáncer de páncreas está recibiendo cada vez más atención. Los niveles altos de azúcar en sangre y los desequilibrios de insulina pueden provocar una proliferación anormal de células pancreáticas, lo que aumenta el riesgo de cáncer. Aún más alarmante es que aproximadamente 601 pacientes con cáncer de páncreas TP3T fueron diagnosticados con diabetes en el plazo de un año antes de su diagnóstico, lo que convierte a la diabetes de nueva aparición en una señal de alerta temprana de cáncer de páncreas. La aspirina, como fármaco económico y de larga data, tendría importantes implicaciones para la salud pública si pudiera desempeñar un papel en la prevención del cáncer.

¿Qué es la aspirina?
El ácido acetilsalicílico (AAS) también se conoce como...Ácido acetilsalicílicopor nombre de productoaspirinaLa aspirina, un conocido derivado del ácido salicílico, se usa comúnmente como analgésico, antipirético y antiinflamatorio. Sus orígenes se remontan a miles de años, cuando las civilizaciones antiguas descubrieron el valor medicinal de plantas similares al sauce. La evidencia arqueológica muestra que, ya en el año 3000 a. C., los sumerios registraron en tablillas de arcilla métodos para usar las hojas de sauce para tratar el dolor. El documento médico más antiguo del antiguo Egipto, el Papiro de Ebers (circa 1550 a. C.), también detalla cómo se usaban las preparaciones de corteza de sauce para aliviar el dolor de la artritis y reducir la inflamación.

Una receta secreta para aliviar el dolor a base de corteza de sauce
Hipócrates, el padre de la medicina griega antigua, sugirió en el siglo V a. C. que beber té de hojas de sauce podía aliviar los dolores del parto y tratar la fiebre. De igual manera, el clásico de la medicina china, *Huangdi Neijing*, registra las propiedades desintoxicantes y antifebriles de las ramas de sauce. Estas prácticas médicas, diseminadas en diversas civilizaciones antiguas, demuestran que el valor medicinal de los sauces se descubrió de forma independiente y se aplicó ampliamente: un conocimiento común.
Sin embargo, estos remedios antiguos presentaban limitaciones significativas: el extracto de corteza de sauce era extremadamente amargo, muy irritante para el estómago y su eficacia era inconsistente. Estas desventajas impulsaron a los científicos a buscar alternativas más efectivas y seguras, lo que allanó el camino para el desarrollo de la aspirina.

Los avances científicos y su surgimiento (siglo XIX)
Aislamiento y purificación de ingredientes activos
A mediados y finales del siglo XVIII, la investigación científica sobre el valor medicinal del sauce entró en una nueva fase. En 1763, el clérigo británico Edward Stone presentó un informe detallado a la Royal Society, en el que documentaba su uso exitoso del polvo de corteza de sauce para tratar los síntomas de la fiebre palúdica. Este fue el primer registro científico de los efectos terapéuticos del sauce en la época moderna.
En 1828, Johann Andreas Büchner, profesor de farmacología de la Universidad de Múnich, aisló con éxito el principio activo, un cristal amarillo, de la corteza de sauce, al que denominó «salicina». Este avance sentó las bases para investigaciones posteriores. En 1829, el químico francés Henri Leroux purificó aún más la salicina. En 1838, el químico italiano Raphael Piria sintetizó ácido salicílico a partir de salicina, un paso crucial hacia la aspirina.
Sin embargo,ácido salicílicoExistía un grave problema: era extremadamente irritante para el estómago y tenía un sabor insoportable, lo que obligaba a muchos pacientes a soportar el dolor en lugar de tomar el medicamento. La tarea de resolver este problema recayó en el químico alemán Felix Hoffmann.

El avance histórico de Hoffmann
En 1897, en AlemaniaBayerUn joven químico llamado Felix Hoffmann recibió una tarea especial: encontrar un derivado del ácido salicílico más suave para su padre, quien padecía reumatismo. Hoffmann introdujo con éxito un grupo acetilo en la molécula de ácido salicílico mediante una reacción de acetilación, sintetizando así el ácido acetilsalicílico, que es lo que hoy conocemos como aspirina.
El descubrimiento de Hoffmann no fue del todo original; el químico francés Charles Frédéric Gerhardt había sintetizado el ácido acetilsalicílico en 1853, pero no reconoció su valor medicinal. La contribución clave de Hoffmann residió en desarrollar un método viable para la producción a gran escala y aprovechar los recursos de Bayer para comercializarlo.
Bayer reconoció rápidamente el valor comercial de este descubrimiento y encargó al farmacólogo Heinrich Dresser una evaluación clínica. Los resultados de la prueba de Dresser fueron alentadores: el ácido acetilsalicílico no solo conservaba las propiedades analgésicas y antipiréticas del ácido salicílico, sino que también reducía significativamente su irritación estomacal. En 1899, Bayer inició la producción en masa del fármaco bajo la marca "Aspirina", donde "A" significa acetilo, "spir" proviene de la planta fuente del ácido salicílico, Spiraea ulmaria, y el sufijo "in" era una terminación común para los fármacos en aquella época.

La siguiente tabla muestra los eventos clave en el desarrollo de la aspirina:
| tiempo | Historial de desarrollo |
|---|---|
| 1500 a. C. | El antiguo papiro egipcio registra el uso de hojas de sauce para tratar la fiebre. |
| siglo IV a. C. | El antiguo médico griego Hipócrates mencionó que masticar corteza de sauce podía aliviar el dolor del parto y reducir la fiebre. |
| Edad media | Los médicos árabes utilizaban corteza de sauce para tratar el dolor y la fiebre. |
| 1763 | El clérigo británico Edward Stone informó a la Royal Society sobre las propiedades antipiréticas de la corteza de sauce. |
| 1828 | El farmacéutico alemán Johann Buchner extrajo la corteza del sauce. |
| 1838 | El químico italiano Rafael Piria convirtió los salicilatos en ácido salicílico. |
| 1853 | El químico francés Charles Frédéric Gérard sintetizó el ácido acetilsalicílico, pero no atrajo mucha atención. |
| 1897 | Felix Hoffmann sintetizó con éxito ácido acetilsalicílico en Bayer. |
| 1899 | Bayer patentó el ácido acetilsalicílico, lo llamó aspirina y lo lanzó al mercado. |
| década de 1950 | La FDA de Estados Unidos ha aprobado la aspirina para el tratamiento de los resfriados y la gripe en niños. |
| Década de 1960-1970 | John Wen descubrió el mecanismo por el cual la aspirina inhibe la síntesis de prostaglandinas. |
| Desde la década de 1980 | Se ha descubierto que la aspirina tiene efectos antiagregantes plaquetarios y se utiliza para la prevención y el tratamiento de enfermedades cardiovasculares y cerebrovasculares. |
| En los últimos años | Investigación sobre los efectos preventivos de la aspirina en ciertos tipos de cáncer |

Mecanismos de acción para antipiresis, analgesia y antiinflamación
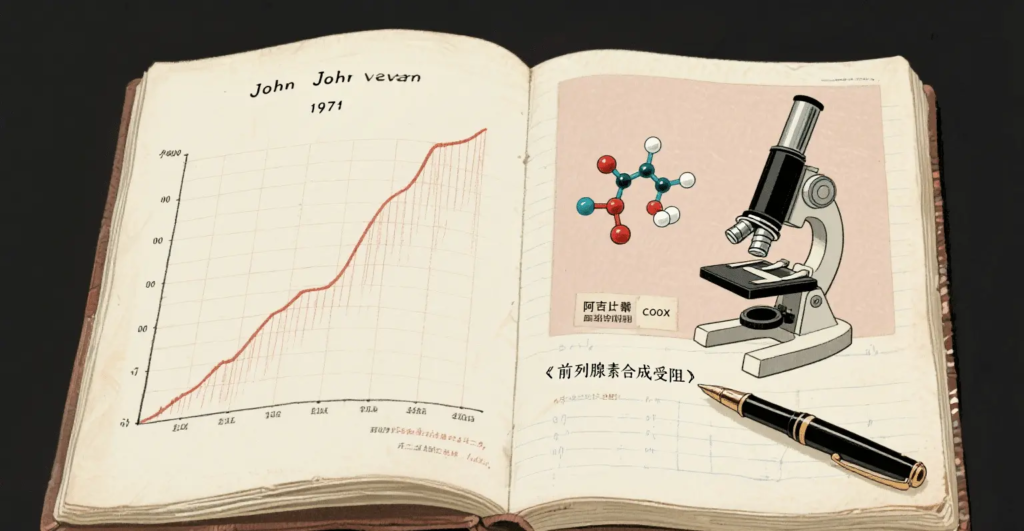
Los efectos antipiréticos, analgésicos y antiinflamatorios de la aspirina se logran principalmente inhibiendo la actividad de la ciclooxigenasa (COX). La COX tiene dos isoenzimas: COX-1 y COX-2. La COX-1 se expresa continuamente en condiciones fisiológicas normales y participa en funciones fisiológicas como el mantenimiento de la integridad de la mucosa gastrointestinal, la regulación del flujo sanguíneo renal y la agregación plaquetaria. La COX-2 normalmente se expresa en niveles muy bajos, pero bajo estímulos inflamatorios, como infecciones bacterianas o víricas o daño tisular, puede inducirse su expresión en grandes cantidades, catalizando la conversión del ácido araquidónico en mediadores inflamatorios como las prostaglandinas (PG) y la prostaciclina (PGI).
La aspirina acetila irreversiblemente los residuos de serina en el sitio activo de la COX, inactivándola e inhibiendo así la síntesis de PG y PGI. La PG tiene efectos pirogénicos, analgésicos y antiinflamatorios, mientras que la PGI tiene efectos vasodilatadores y antiagregantes plaquetarios. Al inhibir la síntesis de PG y PGI, la aspirina puede disminuir la temperatura corporal establecida del centro termorregulador, reduciendo así la temperatura corporal en pacientes febriles; reducir la sensibilidad de los receptores del dolor a los estímulos dolorosos, logrando un efecto analgésico; e inhibir la vasodilatación y la exudación en las zonas inflamadas, ejerciendo así un efecto antiinflamatorio.
Rápida expansión y diversificación de aplicaciones (primera mitad del siglo XX)
Alcance global y establecimiento de marca
A principios del siglo XX, la aspirina experimentó un crecimiento explosivo. Bayer empleó una innovadora estrategia de marketing: distribuía muestras gratuitas y artículos científicos a los médicos para demostrar su eficacia y seguridad. Este enfoque de "marketing científico" promovió considerablemente la aceptación del nuevo fármaco por parte de la comunidad médica.
En 1915, Bayer logró otro avance clave: producir aspirina en tabletas en lugar del polvo anterior. Esta mejora mejoró considerablemente la comodidad de administración y la precisión de la dosis, convirtiendo a la aspirina en el primer fármaco sintético en el sentido moderno.
Las dos Guerras Mundiales tuvieron un impacto complejo en la difusión global de la aspirina. Durante la Primera Guerra Mundial, la empresa alemana Bayer vio confiscadas sus patentes en los mercados aliados, y el nombre aspirina se convirtió en el nombre genérico en muchos países, lo que propició la producción del fármaco por parte de varias empresas. Si bien Bayer perdió la protección de su patente, esto aceleró la adopción global de la aspirina.
Para 1950, la aspirina se había convertido en el analgésico más vendido del mundo, presente en los botiquines de casi todos los hogares occidentales. En 1950, el Libro Guinness de los Récords la reconoció como el "analgésico más vendido", posición que mantuvo durante más de medio siglo.
Desvelamiento preliminar del misterio de su mecanismo
A pesar de su eficacia demostrada, el mecanismo de acción de la aspirina permaneció incompleto para los científicos hasta mediados del siglo XX. En 1971, el farmacólogo británico John Vane y su equipo publicaron un estudio histórico que revelaba que la aspirina ejerce sus efectos analgésicos, antiinflamatorios y antipiréticos al inhibir la síntesis de prostaglandinas. Las prostaglandinas son importantes mediadores químicos en el organismo, implicados en los procesos de dolor, inflamación y fiebre.
Este descubrimiento no solo explicó los efectos farmacológicos de la aspirina, sino que también fue pionero en la investigación sobre los antiinflamatorios no esteroideos (AINE). El trabajo de Van Ein, junto con otras investigaciones, le valió el Premio Nobel de Fisiología o Medicina en 1982, lo que pone de relieve el papel fundamental de la aspirina en la ciencia médica.

Un descubrimiento inesperado de sus efectos protectores cardiovasculares
En la segunda mitad del siglo XX, la aspirina experimentó su transformación más significativa: de simple analgésico a fármaco para la prevención de enfermedades cardiovasculares. Esta transformación comenzó con una observación inesperada.
En 1948, el médico estadounidense Lawrence Craven observó un mayor riesgo de sangrado en niños que masticaban chicle de aspirina después de una amigdalectomía. Especuló que la aspirina podría tener un efecto anticoagulante. Investigaciones posteriores revelaron que los adultos que tomaban aspirina regularmente tenían una tasa significativamente menor de ataques cardíacos. En 1950, sugirió el uso de la aspirina como medicamento preventivo para las enfermedades cardiovasculares, pero esta opinión no fue ampliamente aceptada por la comunidad médica de la época.
En 1974, el primer ensayo controlado aleatorizado, dirigido por el médico canadiense Henry Barnett, confirmó la eficacia de la aspirina para prevenir el ictus. En la década de 1980, el emblemático Estudio de Salud de los Médicos demostró claramente que tomar 325 mg de aspirina en días alternos podía reducir el riesgo de infarto de miocardio en 441 TP3T.
Estos estudios revolucionaron el uso de la aspirina. Para la década de 1990, la aspirina en dosis bajas (generalmente de 75 a 100 mg/día) se había convertido en el medicamento preventivo estándar para los grupos con alto riesgo de enfermedad cardiovascular.

Mecanismo de la agregación antiplaquetaria
Las plaquetas desempeñan un papel crucial en la trombosis. Tras su activación, liberan una serie de mediadores, como el difosfato de adenosina (ADP) y el tromboxano A2 (TXA2), que pueden activar aún más a otras plaquetas, lo que provoca la agregación plaquetaria y la formación de trombos. El TXA2 es un potente inductor de la agregación plaquetaria y vasoconstrictor, catalizado por la COX-1 en las plaquetas para producir ácido araquidónico.
La aspirina inhibe irreversiblemente la actividad de la COX-1 en las plaquetas e impide la síntesis de TXA2, inhibiendo así la agregación plaquetaria. Dado que las plaquetas carecen de núcleo y no pueden resintetizar la COX-1, el efecto inhibidor de la aspirina sobre las plaquetas es permanente. Tras una dosis única de aspirina, su efecto inhibidor sobre las plaquetas puede durar de 7 a 10 días hasta que se generan nuevas plaquetas. Dosis bajas de aspirina (75-150 mg/día) inhiben principalmente la COX-1 en las plaquetas, con un efecto menor sobre la COX-2 en las células endoteliales vasculares. Las células endoteliales vasculares pueden sintetizar continuamente PGI2, que tiene efectos antiagregantes plaquetarios y vasodilatadores, inhibiendo así la agregación plaquetaria sin aumentar significativamente el riesgo de hemorragia.

Exploración preliminar del potencial anticancerígeno
Casi al mismo tiempo, los investigadores comenzaron a centrarse en las posibles propiedades anticancerígenas de la aspirina. En 1988, investigadores australianos descubrieron que las personas que tomaban aspirina regularmente presentaban una menor incidencia de cáncer de colon. Estudios epidemiológicos posteriores respaldaron este hallazgo, indicando que el uso regular y a largo plazo de aspirina puede reducir el riesgo de diversos tipos de cáncer, especialmente el del tracto digestivo.
Un importante estudio publicado en The Lancet en 2012 demostró que el uso diario de aspirina durante más de tres años puede reducir la incidencia de diversos tipos de cáncer en aproximadamente 251 TP3T y la tasa de mortalidad en 151 TP3T. Estos hallazgos han abierto nuevas fronteras en el uso de la aspirina, aunque aún se necesita más investigación sobre regímenes específicos para su uso como medida rutinaria de prevención del cáncer.
Aspirina y prevención del cáncer de páncreas: antecedentes y hallazgos clave
Este estudio, basado en datos epidemiológicos a gran escala, realizó un seguimiento de 120.000 pacientes diabéticos durante 10 años. Los resultados mostraron que el grupo que tomaba aspirina regularmente en dosis bajas (normalmente 75-100 mg al día) presentó una incidencia significativamente menor de cáncer de páncreas que el grupo que no la tomaba. Los datos específicos son los siguientes:
- Reducción del riesgo de cáncer de páncreas gracias al 42%La tasa de incidencia en el grupo de tratamiento fue de 0,12%, mientras que fue de 0,21% en el grupo sin tratamiento.
- La mortalidad relacionada con el cáncer disminuyó en un 571 TP3TEl riesgo de mortalidad por cáncer fue de 0,05% en el grupo de tratamiento y de 0,12% en el grupo sin tratamiento.
- La tasa de mortalidad general disminuyó en un 22%La tasa de mortalidad general fue de 1,81 TP3T en el grupo de tratamiento y de 2,31 TP3T en el grupo sin tratamiento.
Estos datos no solo fueron estadísticamente significativos, sino que también se mantuvieron sólidos tras el ajuste multivariable (p. ej., edad, sexo, control de la glucemia). El estudio indicó además que el efecto protector de la aspirina fue más pronunciado en usuarios a largo plazo (más de 5 años), lo que sugiere que sus efectos podrían acumularse con el tiempo.
El vínculo entre la diabetes y el cáncer de páncreas: ¿Por qué centrarse en este grupo?
La relación bidireccional entre la diabetes y el cáncer de páncreas constituye una base crucial para este estudio. Por un lado, la diabetes es un factor de riesgo para el cáncer de páncreas: la hiperglucemia y la resistencia a la insulina pueden promover la inflamación y la proliferación celular, induciendo así la carcinogénesis. Por otro lado, el propio cáncer de páncreas puede provocar diabetes secundaria, ya que el tumor destruye las células secretoras de insulina. Las estadísticas muestran que aproximadamente entre 25 y 50% pacientes con cáncer de páncreas también padecen diabetes, y alrededor de 60% casos de diabetes recién diagnosticada se desarrollan en el año previo al diagnóstico de cáncer.
Esta asociación convierte a los pacientes diabéticos en una población clave para la prevención del cáncer de páncreas. La aspirina, como agente antiinflamatorio e inmunomodulador, puede bloquear este proceso mediante múltiples mecanismos.
Mecanismo de acción de la aspirina: tres vías clave
- Antiinflamatorio y antiangiogénico
La inflamación crónica es un factor desencadenante común del cáncer. En el cáncer de páncreas, las citocinas inflamatorias (como el TNF-α y la IL-6) promueven la formación del microambiente tumoral. La aspirina reduce los niveles de inflamación al inhibir la actividad de las ciclooxigenasas (COX-1 y COX-2) y reducir la producción de mediadores inflamatorios como las prostaglandinas. Simultáneamente, inhibe la expresión del factor de crecimiento endotelial vascular (VEGF), bloqueando la angiogénesis tumoral, interrumpiendo el suministro de nutrientes a las células cancerosas y limitando su crecimiento y propagación. - Regulación de la homeostasis celular y promoción de la apoptosis
La aspirina activa diversas vías de señalización intracelular, como las vías AMPK y p53, que regulan el ciclo celular y el metabolismo energético. En las células pancreáticas, induce la muerte celular programada (apoptosis) en las células dañadas, en lugar de provocar cáncer mediante mutaciones acumulativas. Además, la aspirina también puede inhibir la actividad de los oncogenes mediante regulación epigenética, como la metilación del ADN. - Vigilancia inmunitaria mejorada
Las células tumorales a menudo evaden el reconocimiento del sistema inmunitario mediante el camuflaje. Se ha descubierto que la aspirina activa las células T y las células asesinas naturales (NK), lo que mejora la capacidad del sistema inmunitario para detectar y eliminar las células cancerosas. Este mecanismo es particularmente importante en el cáncer de páncreas, ya que el microambiente tumoral pancreático suele ser altamente inmunosupresor.
Estos mecanismos trabajan en conjunto para convertir a la aspirina en un agente preventivo multidiana. Sin embargo, cabe destacar que su eficacia puede variar según la genética, el estilo de vida y el historial farmacológico de cada individuo.
Recomendaciones y precauciones para el uso de aspirina
A pesar de su prometedor futuro, la aspirina no es la panacea. Sus principales riesgos incluyen hemorragia gastrointestinal y hemorragia cerebral, especialmente en usuarios a largo plazo. Los siguientes grupos deben usarla con precaución o evitar la automedicación:
- Personas que actualmente toman anticoagulantes (como warfarina)
- Personas alérgicas a los medicamentos antiinflamatorios no esteroides (AINE)
- Pacientes con disfunción hepática y renal grave
- Niños y adolescentesComo se mencionó anteriormente, no se debe utilizar aspirina en niños y adolescentes durante infecciones virales para prevenir el síndrome de Reye.
- Personas alérgicas a la aspirina u otros salicilatos.No se debe utilizar aspirina para evitar reacciones alérgicas graves.
- Pacientes con tendencia al sangradoEn afecciones como la hemofilia y la púrpura trombocitopénica, la aspirina puede empeorar las tendencias hemorrágicas y debe evitarse.
- Pacientes con úlceras pépticas activasLa aspirina puede causar sangrado o perforación de la úlcera, empeorando la condición; por lo tanto, está contraindicada en pacientes con úlceras pépticas activas.
- Pacientes con disfunción hepática y renal graveLa aspirina puede dañar aún más la función hepática y renal, por lo que no es adecuada para pacientes con disfunción hepática o renal grave.
- Mujeres embarazadas y mujeres en período de lactanciaEl uso de aspirina por parte de mujeres embarazadas, especialmente al final del embarazo, puede aumentar el riesgo de sangrado fetal, lo que puede provocar hemorragia neonatal. La aspirina utilizada por mujeres en período de lactancia también puede tener efectos adversos en los bebés a través de la secreción de leche materna. Por lo tanto, las mujeres embarazadas y en período de lactancia deben usar aspirina con precaución o evitarla por completo.
efecto secundario
- Reacciones gastrointestinalesEstos son los efectos secundarios más comunes de la aspirina, incluyendo náuseas, vómitos, molestias o dolor abdominal superior, etc. El uso prolongado o en dosis altas puede causar sangrado gastrointestinal o úlceras. El mecanismo principal es que la aspirina inhibe la actividad de la COX-1 en la mucosa gastrointestinal, reduce la síntesis de PG, que tiene un efecto protector sobre la mucosa gástrica, y daña la función de barrera de la mucosa gástrica.
- Tendencia al sangradoDado que la aspirina inhibe la agregación plaquetaria, puede prolongar el tiempo de sangrado y aumentar el riesgo de hemorragia. En casos graves, puede causar hemorragia nasal, encías, equimosis cutánea, hemorragia gastrointestinal y hemorragia intracraneal.
- Disfunción hepática y renalLas dosis altas de aspirina pueden causar daño hepático y renal, manifestándose por un aumento de las enzimas hepáticas y una función renal anormal. Sin embargo, este daño suele ser reversible y puede revertirse tras la suspensión del medicamento.
- Reacciones alérgicasUn pequeño número de pacientes puede experimentar reacciones alérgicas, que se manifiestan como asma, urticaria, angioedema o shock. El asma inducido por aspirina es particularmente singular, presentándose con mayor frecuencia en pacientes asmáticos. Tomar aspirina puede desencadenar rápidamente una crisis asmática, que en casos graves puede ser potencialmente mortal.
- Respuesta del sistema nervioso centralUn pequeño número de pacientes pueden experimentar tinnitus reversible, pérdida de audición y otros síntomas del sistema nervioso central después de tomar aspirina, que generalmente ocurren después de que la concentración del medicamento en sangre alcanza un cierto nivel (200-300 μg/L).
- Síndrome de ReyeTomar aspirina durante infecciones virales (como gripe, varicela, etc.) en niños y adolescentes puede inducir el síndrome de Reye, una enfermedad rara pero grave caracterizada por encefalopatía aguda y esteatosis hepática, que puede causar la muerte o daño cerebral permanente. Por lo tanto, actualmente no se recomienda el uso de aspirina en niños y adolescentes durante infecciones virales.

Otras aplicaciones
En pediatría, la aspirina se utiliza para tratar la enfermedad de Kawasaki. Esta enfermedad es una enfermedad pediátrica aguda, similar a una erupción febril, caracterizada por vasculitis sistémica. La aspirina puede reducir la respuesta inflamatoria y prevenir la trombosis intravascular. Además, estudios han demostrado que las tabletas de aspirina con recubrimiento entérico, utilizadas al principio y a mediados del embarazo (12-16 semanas), pueden ayudar a prevenir la preeclampsia, comenzando típicamente con 50-150 mg por vía oral y continuando hasta las 26-28 semanas. Para pacientes obstétricas con síndrome antifosfolípido que planean un embarazo, se recomienda una aspirina de dosis baja de 50-100 mg al día durante todo el embarazo. El síndrome antifosfolípido es una enfermedad autoinmune que se caracteriza por trombosis y embarazos patológicos (como placenta previa, aborto espontáneo e hipertensión gestacional). Sin embargo, estos usos no se mencionan explícitamente en las instrucciones del medicamento y deben usarse con precaución bajo la supervisión de un médico.

Perspectivas de futuro: Prevención de precisión y medicina personalizada
La investigación sobre la aspirina representa una tendencia: un cambio de "tratar enfermedades" a "prevenir enfermedades". En el futuro, los científicos podrían identificar los grupos con mayor probabilidad de beneficiarse mediante biomarcadores (como marcadores inflamatorios o mutaciones genéticas), logrando así una prevención precisa. Al mismo tiempo, también vale la pena explorar la combinación de la aspirina con otras terapias (como la inmunoterapia).
Sin embargo, persisten desafíos. El cáncer de páncreas es muy heterogéneo y los diferentes subtipos pueden responder de forma distinta a la aspirina. Además, la relación riesgo-beneficio del uso a largo plazo requiere mayor validación mediante ensayos clínicos. Actualmente, se están realizando varios estudios internacionales (como el análisis ampliado del ensayo ASPREE), y los resultados aportarán evidencia más sólida en este campo.

Una lista de marcas comunes de aspirina
| Nombre de marca (chino) | Nombre de marca (en inglés) | Principales formas farmacéuticas y dosis comunes | Usos principales (según manuales de instrucciones/información del producto) | Observación |
|---|---|---|---|---|
| Bayer | Bayer | Comprimidos con recubrimiento entérico (100 mg) | Prevención del infarto de miocardio, prevención del tromboembolismo y del ataque isquémico transitorio. | Producida por la compañía farmacéutica alemana Bayer, es una de las marcas de aspirina más conocidas. |
| Burke | Bokey | Cápsulas con recubrimiento entérico (100 mg) | Prevención del infarto de miocardio, prevención del tromboembolismo y del ataque isquémico transitorio. | |
| aspirina | – | Comprimidos de acción rápida | – |
en conclusión
La evolución de la aspirina, de un simple remedio para el dolor de cabeza a un posible preventivo del cáncer, demuestra la imprevisibilidad y el atractivo de los descubrimientos científicos. Una investigación de la Universidad de Hong Kong ofrece nuevas esperanzas a los grupos de alto riesgo de cáncer de páncreas (como los pacientes diabéticos), pero también nos recuerda que el uso de medicamentos debe basarse en evidencia científica y orientación médica. En el ámbito médico, no existen "medicamentos milagrosos", solo una comprensión cada vez mayor y una aplicación prudente. La historia de la aspirina ilustra a la perfección este principio.
Apéndice: Gráficos de datos
Figura 1: Comparación del riesgo de cáncer de páncreas entre el grupo que tomaba aspirina y el grupo que no la tomaba.
(Fuente de datos: Gut 2025; Estudio de la Universidad de Hong Kong)
| Grupo | Incidencia del cáncer de páncreas | Mortalidad relacionada con el cáncer | Tasa de mortalidad general |
|---|---|---|---|
| Grupo de aspirina | 0.12% | 0.05% | 1.8% |
| Grupo que no tomó aspirina | 0.21% | 0.12% | 2.3% |
| Tasa de reducción de riesgos | 42% | 57% | 22% |
Figura 2: Asociación de series temporales entre diabetes y cáncer de páncreas
Aproximadamente 601 pacientes con cáncer de páncreas TP3T fueron diagnosticados con diabetes dentro del año anterior al diagnóstico de cáncer, lo que sugiere que una nueva aparición de diabetes puede ser un signo temprano de cáncer de páncreas.
Este artículo se basa en la literatura científica existente y es solo para fines educativos. No constituye asesoramiento médico. Consulte con un médico antes de usar cualquier medicamento.
Fuente de datos: Gut 2025; se eliminó la referencia de transcripción de TurboScribe.ai para mayor claridad.
Lectura adicional:








